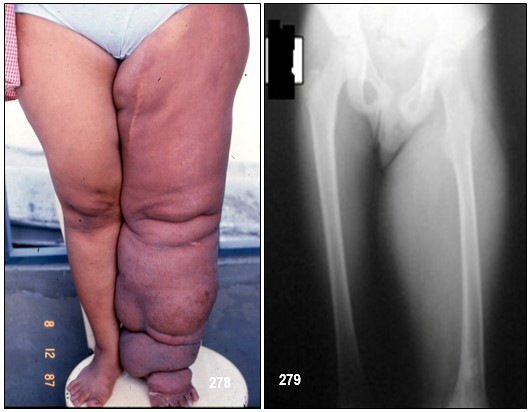
INFORMACIÓN BÁSICA .- ENFERMEDADES DE LOS LINFÁTICOS: Linfedema Primario (LP) (ORPHA:77240/CIE-10: 185.0).- Es una entidad rara en edad pediátrica. Afecta aproximadamente 1,15/100.000 personas menores de 20 años. Es más frecuente en mujeres y en la edad prepuberal. Se debe a una alteración intrínseca del sistema linfático, y su origen puede ser esporádico o hereditario. Se presenta habitualmente como una tumefacción indolora de los miembros inferiores, aunque puede afectar también a la cara o a los genitales.
El LP se produce por una alteración del sistema linfático que provoca un aumento de volumen de las extremidades. En función de la edad de aparición de la patología se clasifica en: congénito, precoz y tardío. Las estadísticas son dispares y el número de casos varía entre 1/10.000 y 1/33.000, siendo la incidencia mucho menor entre cero y 20 años (1,5/100.00). Su localización es más frecuente en los miembros inferiores aunque también puede aparecer en los brazos o en la cara. Cuando aparece en los miembros inferiores, generalmente afecta a una sola pierna, pero pueden estarlo las dos.
El linfedema primario, sobre todo en las formas congénitas como la enfermedad de Milroy, se ha relacionado con alteraciones genéticas, encontrándose en muchos casos distintos (VEGFR3, FOXC2, SOX 18 y HGF/MET). La valoración es imprescindible clínica, siendo necesaria la realización de pruebas complementarias que descarten otros procesos que cursen con edema. La linfogammagrafía es la prueba diagnóstica principal para su confirmación. Las formas hereditarias requieren una correcta historia familiar, debiendo ser valoradas en consultas específicas de consejo genético.
El linfedema congénito puede estar presente al nacer o manifestarse durante el primer año de vida. Se clasifican en dos grandes tipos: de origen genético, o idiopático. Si el origen es genético estarán afectados varios miembros de la familia (6-12% de los primarios) y puede presentarse solo o junto con otras alteraciones. El idiopático afecta a un solo miembro de la familia y su diagnóstico es por exclusión.
El linfedema precoz aparece entre 1-35 años de edad y la mayoría son idiopáticos, (77-94% de los primarios). Aparece con más frecuencia en mujeres, en la pubertad y en los miembros inferiores. El debut del linfedema, generalmente un edema en un pie sin causa aparente, debería hacernos sospechar. El desconocimiento de la patología, la forma de debutar y su progresión, en muchos casos provoca un ir y venir de especialista en especialista, realizando pruebas innecesarias y perdiendo un tiempo precioso en la instauración de un tratamiento precoz.
El linfedema tardío aparece después de los 35 años (11%). El sistema linfático ha sido capaz de realizar su función hasta ese momento aunque existía una alteración en su desarrollo. Cualquier causa que produzca un aumento de su capacidad de transporte, como un traumatismo, un viaje largo en avión, una cirugía… puede poner de manifiesto esta insuficiencia y hacer evidente el linfedema.
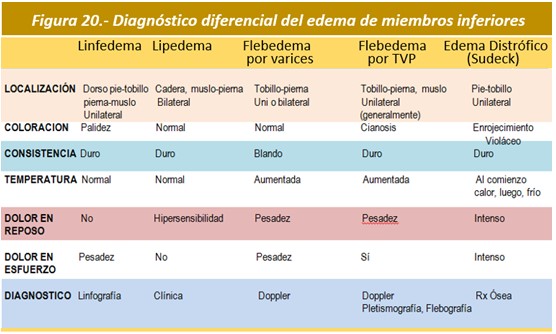
El diagnóstico diferencial de una tumefacción dolorosa en un miembro inferior abarca diversas patologías; celulitis/erisipela, enfermedad reumatológica, traumatismo, trombosis venosa profunda, insuficiencia venosa profunda, etc. (Figura 20). Una presentación clínica atípica de un linfedema puede inducir a errores diagnósticos y motivar la realización de más pruebas de imagen4. La linfogammagrafía isotópica objetiva la velocidad del tránsito a través de los canales linfáticos y constituye la prueba diagnóstica de elección en los linfedemas primarios.
El tratamiento de los linfedemas en pediatría, dado el carácter crónico de esta enfermedad, hace necesario un enfoque diferente de los linfedemas en pacientes adultos. Es preciso enseñar a los padres el manejo de la patología para que puedan ser autosuficientes en el cuidado el niño o niña. Todos los LPs, independientemente de la edad de aparición y del tiempo de evolución, tienen tratamiento. Un fisioterapeuta especializado puede ayudar a mejorar la patología y evitar su progresión.
Las complicaciones más habituales suelen ser las infecciones cutáneas porque la formación de un edema con alto contenido proteico supone un caldo de cultivo para infecciones de repetición.
Por tanto, queremos destacar que la presencia de una celulitis sin causa aparente puede ser el primer signo de una disfunción linfática preexistente.
Bibliografía
- A Guide to Lymphedema; Gordon KD., Mortimer PS.; Expert Rev: Dermatol. 2007;2(6):741-52. Rockson SG. Diagnosis and Management of Lymphatic Vascular; Disease. J Am Coll Cardiol. 2008;52(10):799-806.
- Arias-Cuadrado, M.J. Álvarez-Vázquez, R. Martín-Mourellec, C. Villarino-Díaz Jiménez. Clínica, clasificación y estadiaje del linfedema. Rehabilitacion 2010;44 Supl 1:29-34 – Kondoleon: Centralblat. f. Chir., 1912, 39.
- Vignes S. Prise en charge des lymphaedémes des membres. Encycl. Méd. Chir. (Elsevier SAS—Paris, tous droits réservés), Techniques chirurgicales—Chirugie Vasculaire, 43 – 225, Kinésithérapie-Médecine physique-Réadaptation, 26-570-A-10, 2003, 10p.
- Foldi E, Foldi M, Weissleder H. Conservative treatment of lymphoedema of the limbs. Angiology 1985;36:171-180.
- Kinmonth JB, Taylor GW, Jantet GH. Chylous complications of primary lymphedema. J Cardiovasc Surg1964;5:327-45.
- Kinmonth J.B.The primary Lymphoedema of the Lower Limbs, in the Lymphatics.Ed J.B. Kinmonth.Edward Arbold,1982,105-136.
- International Society of Lymphology Executive Committee. The diagnosis and treatment of peripheral lymphedema, Lymphology, 36 (2003), pp. 84-91
- F.W. Stewart,N. Treves. Lymphangiosarcoma in postmastectomy lymphedema: a report of six cases in elephantiasis chirurgica. Cancer, 1 (1948), pp. 64-81
- Guedes Neto HJ. Linfedemas – clasificación, etiología, cuadro clínico y tratamiento no cirúrgico. En: Brito CJ. Cirurgia Vascular. Río de Janeiro: Revinter; 2002. p. 1228-35.
- S.R. Harris,M.R. Hugi,I.A. Olivotto,M. Levine. Clínicasl practice guidelines for the care and treatment of breast cancer: 11. Lymphedema. CMAJ, (2001), pp. 164
- Galván,Y Pons,C Echevarría,T Ibáñez. Patología postquirúrgica del cáncer de mama. Propuesta de subproceso y desarrollo de una unidad de tratamiento rehabilitador en el contexto sanitario andaluz Rehabilitación, 42 (2008), pp. 27-33.
- Lymphoedema Framework. Best practise for the managemente of lymphoedema. International Consensus MEP Ltd., (2006)
- Acebes O, Renau E, Sansegundo R, Santos FJ, Aguilar JJ. Valoración del linfedema posmastectomía. Estudio comparativo de dos métodos de medición. Acebes O, Renau E, Sansegundo R, Santos FJ, Aguilar JJ. Valoración del linfedema posmastectomía. Estudio comparativo de dos métodos de medición. Rehabilitacion (Madr). 1999;33:190-4.
- Brennan MJ, Weitz J. Lymphedema 30 years after radical mastectomy. Am J Phys Med Rehabil. 1992Feb;71(1):12 – 4.