INFORMACIÓN BÁSICA: Linfangioma Congénito Gigante Primario (LCGP) (ORPHA:458792-415/CIE-10:D18.1).- Los linfangiomas son malformaciones congénitas hamartomatosas del sistema linfático que afectan a la piel y al tejido subcutáneo. Se caracterizan por aparecer en la infancia a modo de grandes masas a nivel de partes blandas con tendencia a crecer a no ser que se extirpen de forma completa en sus etapas iniciales. El linfangioma quístico, también denominado higroma quístico, constituye una variante de Linfangioma.
El higroma quístico o linfangioma quístico es una anomalía congénita de los vasos linfáticos yugulares que impide el correcto drenaje de la linfa. Higroma significa tumor líquido y linfatin trasparente, limpio o claro. Se desarrolla a partir de los sacos linfáticos secundarios cuando son secuestrados por los primarios durante la vida embrionaria. Otro punto de vista es que los linfangiomas representan el tejido linfático secuestrado que no puede comunicarse normalmente con el sistema linfático.
Aunque de etiopatogenia poco clara, existe la hipótesis de que se debe a un insuficiente drenaje de los vasos linfáticos hacia el sistema venoso, secundario a la atresia o bien a la insuficiencia de los canales eferentes. Se clasifican en capilares, cavernosos o quísticos dependiendo de la profundidad y del tamaño de los vasos linfáticos afectados. La mitad están presentes en el momento del nacimiento y el 90 % son evidentes antes de los dos años. No existen variaciones según el sexo.
La localización más común de linfangioma es a nivel de la cabeza y el cuello. El higroma quístico aparece habitualmente en zonas de tejido areolar o tejido conectivo liso, frecuentemente en axila (75%) y en cuello (20%). Localizaciones menos habituales serían: el mediastino, área escrotal (Unos treinta casos descritos en la literatura) y retroperitoneo. A pesar de ser consideradas lesiones sin potencial de malignidad, los linfangiomas suelen progresar, recidivar (sobre todo debido a cirugías incompletas previas) o complicarse por infecciones asociadas. El tratamiento de elección es la exéresis quirúrgica completa, aunque siempre debe ser conservadora pues la benignidad de estas lesiones no justifica el sacrificio de estructuras vitales.
Incidencia.- No constituye una entidad prevalente ya que su incidencia es de un caso por cada 50.000 nacimientos, con frecuencia similar en niños y niñas, sin diferencias raciales. El 90 % se diagnostica en los dos primeros años de vida y representa el 6 % de los tumores en la infancia.
El LQ se considera entre los tumores benignos con excepcional aparición en la adultez, y se localiza en orden de frecuencia a nivel cervical, cervicofacial, axilotorácico, mediastino, retroperitoneo, entre otros.
La tasa de aneuploidía asociada al linfangioma quístico diagnosticado prenatalmente es del 45 al 60% (principalmente síndrome de Turner y síndrome de Down). También se ha observado asociación a otros síndromes polimalformativos. El resultado fetal es incierto y varía según los estudios revisados.
Definido como malformación linfática quística mixta. Las lesiones quísticas mixtas consisten en quistes que pueden ser tanto mayores (macroquistes) como menores (microquistes) de 1 cm de diámetro. Por lo general, están presentes al nacimiento o aparecen durante los primeros años de vida, siendo más frecuentes en la región de la cabeza y el cuello, aunque pueden afectar a cualquier lugar. Los síntomas dependen de la localización y de la extensión de la lesión. Las infecciones, los traumatismos o las hemorragias intraquísticas pueden provocar la expansión de la lesión. No se ha descrito la transformación maligna.
Etiología.- Los linfangiomas son malformaciones congénitas del sistema linfático; su origen no está definido. Se cree que se inician en la sexta semana de gestación, formándose 2 sacos yugulares que empiezan como hendiduras en el mesénquima cervical, y de ahí derivan 3 teorías donde estas hendiduras fallan al conectarse y forman canales de linfa, ocasionándose un inadecuado drenaje al sistema venoso, lo cual los dilata. Otra teoría postula que son el resultado de depósitos de tejido linfático en áreas equivocadas durante la embriogénesis y, por tanto, una alteración en la unión hacia el sistema linfático normal. La última teoría es una construcción anormal del sistema linfático, lo que hace que no haya una conexión con los canales linfáticos centrales.
Los linfangiomas pueden ser macroquísticos, que tienen una pared gruesa y generalmente no se infiltran a otras estructuras adyacentes, o microquísticos, que generalmente infiltran la orofaringe, la nasofaringe, la hipofaringe y la lengua. Kennedy et al. los clasifican en linfagiomas simples, cavernosos, higroma quístico y linfagioma difuso. Gimeno, en su revisión de 145 casos, refiere haber encontrado áreas quísticas y cavernosas en un linfangioma.
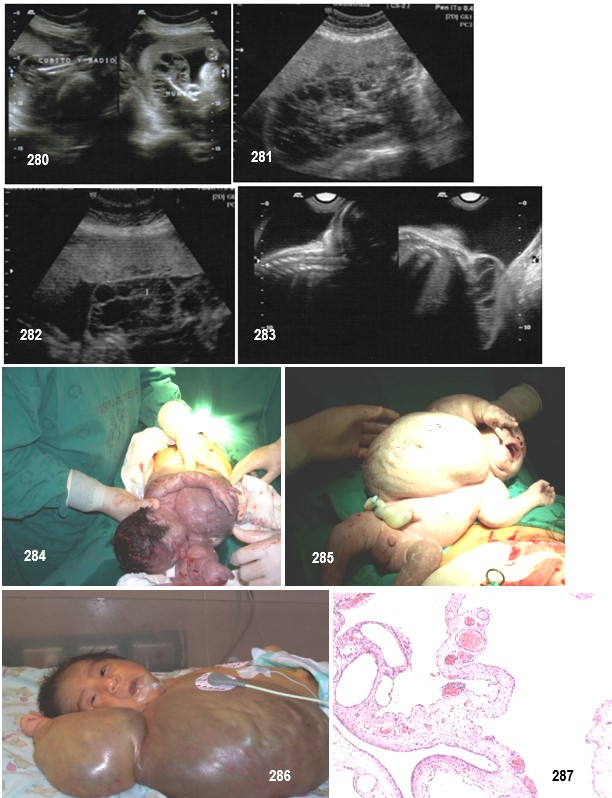
Diagnóstico.- En los casos accesibles, como el que presentamos, a la solicitud de la prueba diagnóstica obstètrica de rutina evidenciamos las imágenes quìsticas y se realiza, la ecografía con punción de alguno de los quistes para el estudio directo del líquido intraquístico. El aspecto ecográfico de estas lesiones, junto con unas características típicas del líquido, bastará para efectuar un diagnóstico correcto en la mayoría de las ocasiones.
Presentamos imágenes de feto de 25 semanas de sexo masculino, de mujer multípara sin antecedentes de aneuploidìas ni comorbilidades de 38 años de edad, en el que se evidencian múltiples imagines saculares tabicadas no vascularizadas al doppler que ocupan región del hemitórax derecho y miembro superior derecho al que se hizo punción diagnóstica in útero siendo el resultado histopatológico de LCGP.
Tratamiento.- Aún se indica la extirpación completa de la lesión como el tratamiento más aceptado y de primera elección15,16, aunque hay una evidencia del 10-18% de recurrencias. La lesión en los nervios faciales se ha encontrado en un 13-33% de los casos, la muerte en un 2-6%, y se pueden encontrar infecciones dentro de las complicaciones.
En los últimos años, se han usado muchas sustancias para esclerosar; sin embargo, pueden aparecer efectos adversos, como lesiones pulmonares con el uso de bleomicina; con dextrosa al 50% policresuleno también han aparecido recidivas, aunque en menor medida que con el tratamiento quirúrgico.
Desde 1987, con el desarrollo del OK-432 por parte de Ogita et al., ésta es la sustancia esclerosante más empleada, sobre todo porque causa pocas lesiones sobre la piel y no deja cicatriz, además de pocas recurrencias. En un estudio realizado por Mejía et al. se describen 12 casos, que requirieron entre 5 y 11 aplicaciones de OK-432; sólo 4 casos curaron, 6 mejoraron y en 2 no hubo respuesta. Dentro de las reacciones secundarias, se produjo inflamación con fiebre, eritema y edema importante durante 5-10 días.
Los linfangiomas son malformaciones excepcionales, pocos casos se diagnostican durante la etapa fetal, incluso pueden crecer rápidamente, con subsiguiente compresión de los tejidos adyacentes. La capacidad de predecir el crecimiento es importante para el asesoramiento prenatal y la programación de la intervención quirúrgica. El caso en mención falleció por gran hemorragia intrabdominal.
Bibliografía
- Singh S, Baboo ML, Pathak IC. Cystic lymphangioma in children: report of 32 cases including lesions atrrare sites. Surgery. junio de 1971;69(6):947-51.
- Careaga Morales S, Alonso Clavo M, Gregorich Fonseca G, Morgado Bode YL, Hernández Pereira A. Higroma quístico congénito. Presentación de un caso. Gaceta Médica Espirituana. agosto de 2015;17(2):74-80.
- Arzoz Fàbregas M, Ibarz Servio L l, Areal Calama J, González Satué C, Ruiz Domínguez J, Saladié Roig JM. Linfangioma quístico: Nuestra experiencia. Actas Urológicas Españolas. agosto de 2006;30(7):723-7.
- Guerra-Macías I. Revisión de la conducta quirúrgica del linfangioma quístico. Revista Cubana de Angiología y Cirugía Vascular [Internet]. 12 de abril de 2021 [citado 9 de mayo de 2021];22(1). Disponible en: http://www.revangiologia.sld.cu/index.php/ang/article/view/308
- Nakano T, Hara Y, Shirokawa M, Shioiri S, Goto H, Yasuno M, et al. Hemorrhagic giant cystic lymphangioma of the liver in an adult female. J Surg Case Rep [Internet]. 1 de abril de 2015 [citado 9 de mayo de 2021];2015(4). Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4381272/
- Nagpal T, Shah D, Manjunatha B, Mahajan A. Macroglossia Associated with Lymphangioma: Surgical Management of An Interesting Case. J Clin Diagn Res. noviembre de 2015;9(11):ZD04-6.
- Martínez Medel J, Campillos Maza JM, Villacampa Pueyo A, Pérez Pérez P, Tobajas Homs J. Linfangioma quístico sin otras anomalías asociadas. Clínica e Investigación en Ginecología y Obstetricia. 1 de marzo de 2009;36(2):76-80.
- RESERVADOS IU-TLD. Orphanet: Malformación linfática quística mixta [Internet]. [citado 9 de mayo de 2021]. Disponible en: https://www.orpha.net/consor/cgi-bin/Disease_Search.php?lng=ES&data_id=23755&Disease_Disease_Search_diseaseGroup=Linfangioma-qu-stico-mixto&Disease_Disease_Search_diseaseType=Pat&Enfermedad(es)/grupo%20de%20enfermedades=Malformaci-n-linf-tica-qu-stica-mixta&title=Malformaci%F3n%20linf%E1tica%20qu%EDstica%20mixta&search=Disease_Search_Simple
- Rius-Peris JM, Maraña-Pérez A, De la Osa-Langreo A, Fernández-Igleias P, Martínez-Yunta JA, Flor-García A. Linfangioma quístico de la pared torácica en pediatría y tratamiento esclerosante [Internet]. Acta Pediátrica Española. [citado 9 de mayo de 2021]. Disponible en: http://www.actapediatrica.com/index.php/secciones/notas-clínicass/1356-linfangioma-quistico-de-la-pared-toracica-en-pediatria-y-tratamiento-esclerosante
- Kennedy T, Whitaker M, Pellitteri P, et al. Cystic hygroma/linphangioma: a rational approach to management. Laryngoscope. 2001; 111: 1.929-1.937
- Gimeno M, Colomar P, González I, Ollero JM. Aspectos clínicos y morfológicos de los linfangiomas infantiles. Revisión de 145 casos. An Esp Pediatr. 1996; 45(1): 25-28.
- Mejía MR, Sánchez J, Duarte JC, Reyes R, Nieto J. Linfangiomas tratados con OK-432 intratumoral en niños. Experiencia con 12 casos. Acta Pediatr Mex. 1998; 19(4): 143-147
- García-Rodríguez SM, Padilla-Pérez AI, Martínez-Wallin II, Perera AD. Diagnóstico y pronóstico prenatal de linfangiomas fetales. Reporte de dos casos. Ginecología y Obstetricia de México. 2018;10.