Arteritis de Takayasu (OMIM: 2027600 CIE-10: M31.4 ORPHA:3287) (AT).- La arteritis de Takayasu es una enfermedad de etología un poco incierta por la diversidad de factores que pueden afectarla. Sus manifestaciones radican en la afección vascular que produce, en cuyo caso la aorta y sus vasos principales son los más afectados. Esta vasculitis de “grandes vasos” parece más prevalente en el suroeste asiático, y a pesar de llevar varios años de su descripción, en Europa y América solo se encuentran series de casos de la misma, lo que podría indicar un posible subdiagnóstico. Es crucial conocer esta vasculitis, ya que su manejo oportuno puede evitar el avance de la enfermedad y la presentación de complicaciones vasculares. El tratamiento de un paciente con AT seguirá siendo un desafío para los clínicos, ya que no se cuenta con un estándar de manejo; por consiguiente, las decisiones generalmente se basan en recomendación de expertos, por lo cual cada caso deberá individualizarse con el objetivo de ofrecer el manejo más adecuado a los pacientes y disminuir la aparición de complicaciones.
La AT, también conocida como tromboaortopatía oclusiva, arteritis de la mujer joven, síndrome de Martorell, síndrome aórtico medio o enfermedad sin pulso, es una vasculitis que afecta esencialmente a la aorta y a sus ramas principales, presentándose con mayor frecuencia en mujeres jóvenes. Cacamise y Whitman introdujeron el término enfermedad de Takayasu en 1952 en honor al Dr. Mikito Takayasu, profesor de oftalmología de la Universidad de Kanazawa en Japón. En 1908, el Dr. Takayasu informó sobre peculiares anastomosis arteriovenosas en el disco óptico, causadas por isquemia retinal secundaria a vasculitis de grandes vasos en una paciente de 21 años. Posteriormente, en 1948, Shimizu y Sano detallaron las características clínicas de la enfermedad.
Epidemiología: La AT ha sido reconocida en todo el mundo. Su incidencia global se ha estimado en 2/1.000.000 por año. Es más frecuente en América Central y del Sur, África, India y el Lejano Oriente. En Israel, TA se ha informado en sefardíes, pero no en judíos asquenazíes. Ocurre con mayor frecuencia en mujeres, que representan hasta el 90% de los casos en adultos, mientras que las series sobre AT infantil han mostrado diferentes proporciones mujer/hombre: 6,9:1 en México, 4,3:1 en Corea, 3,2 :1 en EE. UU, 2,8:1 en Turquía, 1,9:1 en India, 1,7:1 en Sudáfrica, y 1.2:1 en Israel. Aunque la edad de inicio va desde la infancia hasta la mediana edad, la mayor incidencia ocurre durante la tercera década de la vida . Algunos autores han encontrado un doble pico de incidencia: uno a los 10-15 años y otro a los 20-24 años. Las pacientes femeninas parecen tener un pico de incidencia pronunciado entre los 15 y los 19 años. La AT es inusual, pero es la vasculitis de grandes vasos más común en niños. Es la causa principal de arteriopatía aortoestenótica y una de las causas más prevalentes de hipertensión renovascular en la niñez. La AT infantil se asocia con tasas de mortalidad de hasta el 35%.
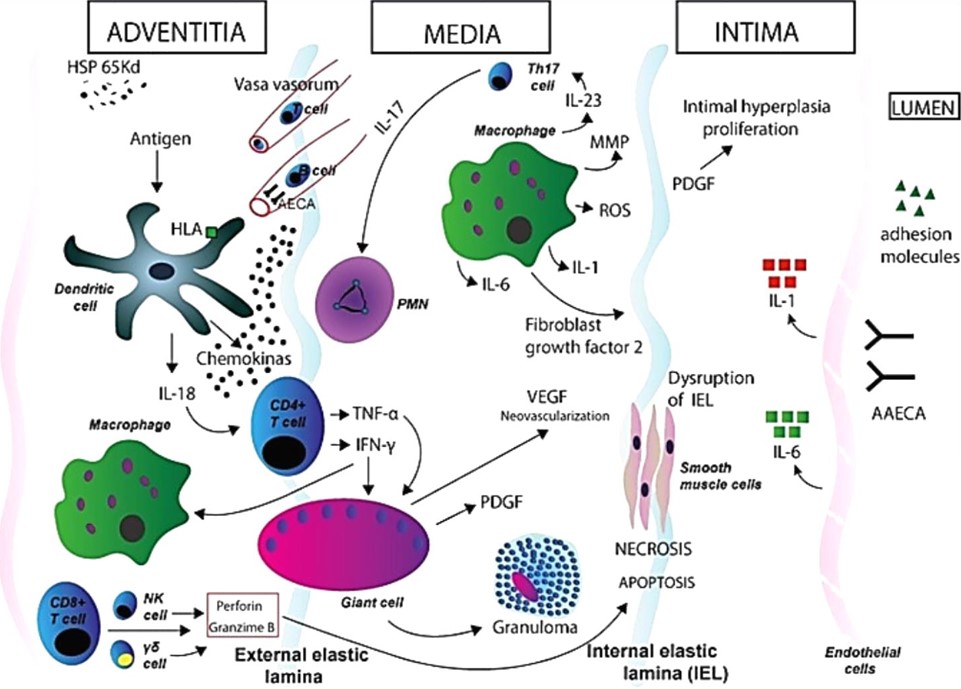
Etiología.- Aunque su etiología no está totalmente dilucidada, se admite que los factores genéticos e infecciosos pueden desempeñar un rol en la patogénesis; este concepto es ampliado por múltiples investigaciones en la última década. Se infiere que la AT es una enfermedad autoinmune, en la que la inmunidad celular tiene un papel crucial, pero aún se desconoce el rol de la inmunidad humoral. Se sabe que la estimulación de un antígeno de naturaleza desconocida, posiblemente infecciosa, desencadenaría la expresión de proteínas de choque térmico HSP65 (por sus siglas en inglés heat shock protein – 65) por parte del tejido aórtico, activando, a su vez, al complejo mayor de histocompatibilidad clase I, induciendo a las células T gamma-delta y a las natural killer a liberar perforinas, lo cual finaliza con la inflamación aguda. No obstante, hace falta entender los mecanismos humorales responsables del daño vascular, para, de esta forma, crear nuevas estrategias en el manejo, como agentes biológicos cuyo objetivo sean las citoquinas.
Por otra parte, su prevalencia varía ampliamente en diferentes regiones geográficas; por ejemplo, es una de las principales causas de hipertensión renovascular en India, Corea, Japón, China y otros países del sureste asiático. En contraste, en Norteamérica, la arterioesclerosis y la displasia fibromuscular son la principal causa de hipertensión renovascular, de modo que la AT no ocupa un lugar relevante. La discrepancia en la prevalencia de diferentes zonas geográficas apoya la idea de una causa genética. El registro más amplio que se tiene hasta el momento es en Japón con 5.881 pacientes afectados hasta el 2011 y una prevalencia de 0.004%. También se ha encontrado que la relación mujer-hombre varía en diferentes países; en Japón es de 9.4:1, mientras que en India es de 1.6:1, pero afecta preferentemente al género femenino, que da lugar a una teoría hormonal. A pesar de que gran parte de la literatura que describe la arteritis de Takayasu tiene su origen en Asia, en las últimas décadas el reconocimiento de pacientes con esta enfermedad se ha incrementado en África, Europa, Norteamérica y Suramérica, específicamente en Colombia, Uruguay, México, Brasil y Puerto Rico. En nuestro país, Ecuador, no tenemos datos dignos de mención. De estos casos reportados en Suramérica, pocos pacientes tenían descendencia asiática, así que varios de los trabajos concluyeron que quizás la enfermedad era subdiagnosticada o que se requerían más reportes para conocer realmente su prevalencia y características.
La historia natural de la AT es variable y no hay un signo patognomónico de la enfermedad. Las características inflamatorias o sistémicas pueden aparecer antes que los síntomas vasculares de la arteritis de Takayasu, lo que retrasa su diagnóstico. Además de lo mencionado, muchos pacientes son evaluados con diagnósticos como fiebre de origen desconocido, hipertensión esencial, coartación, miocardiopatía o hipopituitarismo antes de recibir el diagnóstico final de AT. En la fase aguda de la enfermedad se presentan síntomas inespecíficos, como sudoración nocturna, pérdida de peso y anorexia, mientras que en la fase crónica se presentan las manifestaciones sistémicas según los órganos afectados. En general, se evidencia claudicación (miembros superiores 60% vs. miembros inferiores 30%), asimetría de pulso (60 a 80%) e hipertensión arterial. La estenosis arterial ocurre tres veces más que el aneurisma; este último es más común en la raíz aórtica, lo cual puede llevar a insuficiencia aórtica. El compromiso cardiaco, renal o del sistema nervioso central puede aumentar la morbilidad y la discapacidad a causa de la enfermedad.
Patogénesis.- El análisis patológico demuestra granulomas e inflamación de la pared arterial con marcada infiltración y proliferación de células mononucleares en las capas adventicia y media, hay lesión de los vasa vasorum en estadios tempranos, seguida de fibrosis y calcificación en estadios tardíos. Este proceso lleva al estrechamiento y oclusión de la aorta y sus ramas. La causa de la AT es aún desconocida, aunque ha sido planteada la posibilidad de que estén involucrados factores genéticos. Diversas investigaciones han reportado que la inmunidad celular juega un papel en el desarrollo del daño vascular en los pacientes con AT. Se ha propuesto que algunos factores estresantes, como infecciones virales, pueden desencadenar trastornos del sistema inmunológico, como un proceso inflamatorio progresivo donde las células T participan en la lesión de los tejidos vasculares.
Otras investigaciones se han enfocado en la asociación de los antígenos de histocompatibilidad (HLA). Aunque han sido propuestas asociaciones con HLA-A10, B5, Bw52, DR2, DR4, B21 y B22 muchas de ellas permanecen sin confirmarse y varían dependiendo de los diferentes grupos étnicos. Un reporte reciente de múltiples familias con AT hace que surja la pregunta de si hay una forma autosómica recesiva de la enfermedad.
Diagnóstico.- Es preciso recordar que un diagnóstico y tratamiento oportunos, pueden mejorar el pronóstico de la enfermedad. La media de edad para el diagnóstico es de 28.4 años para la población negra y de 39.3 años para la blanca.
Numano et al. describen las siguientes características clínicas:
- -Vasculitis crónica que afecta íntima, media y adventicia de los grandes vasos del cuello, el tórax y el abdomen. Es más común en mujeres, especialmente en el sureste asiático.
- -La presentación clínica cursa con dolor local y signos y síntomas de isquemia regional por estenosis o trombosis. En raros casos coincide con ruptura de vasos. Cuando envuelve a la aorta ascendente, puede causar insuficiencia aórtica.
- -La principal causa de muerte es la hipertensión renovascular.
- -La velocidad de sedimentación globular, la proteína C reactiva y otros marcadores de inflamación, usualmente están elevados. El diagnóstico se confirma a través de imágenes.
- -El manejo inicial incluye esteroides en altas dosis y posteriormente se hace mantenimiento con bajas dosis de esteroides y aspirina. En caso de pobre respuesta se puede requerir inmunosupresión.
En 1988, Ishikawa, basado en una serie de 96 pacientes, propuso ciertos criterios diagnósticos que tuvieron poca acogida dado que se basan en población japonesa y dejan de lado las distintas presentaciones que se pueden encontrar en diferentes poblaciones; adicionalmente, el único criterio obligatorio era ser menor de 40 años, lo cual fue su mayor limitante ya que no se cumple en todos los casos.
En 1990, el Colegio Americano de Reumatología definió los criterios diagnósticos para la AT, siendo necesario presentar tres o más de los seis criterios, con una sensibilidad y especificidad de 90.5% y 97.8%, respectivamente, convirtiéndose en los criterios más aceptados en el mundo occidental. Estos criterios se basaron en 63 pacientes con diagnóstico de arteritis de Takayasu vs 744 pacientes con vasculitis. Esta clasificación no tuvo en cuenta el compromiso arterial coronario, ni pulmonar. Además, en países donde la principal o única manifestación es el compromiso de la aorta abdominal, muchos pacientes podrían no ser diagnosticados según estos criterios. A pesar de lo anterior, siguen siendo los criterios más utilizados en el mundo occidental.
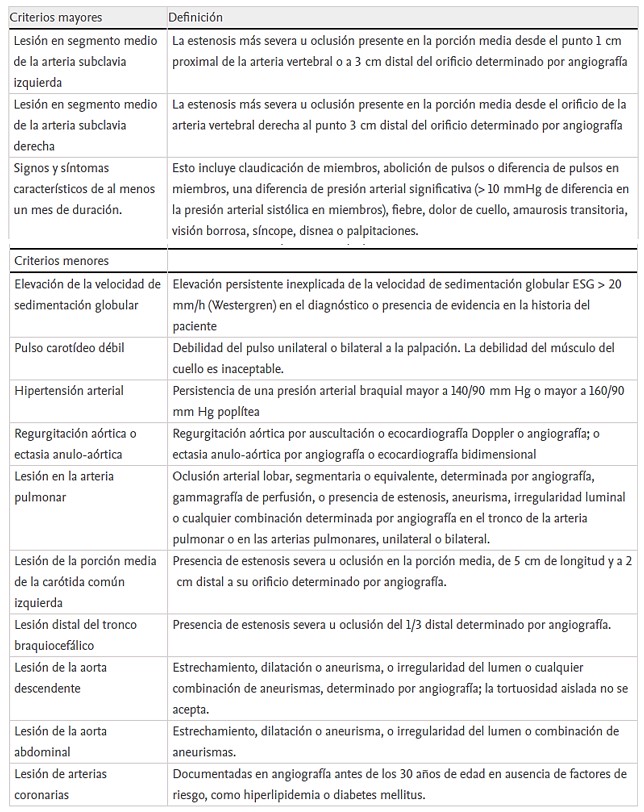
En 1995, Sharma et al. realizaron modificaciones a los criterios de Ishiwaka et al., y crearon nuevos criterios para el diagnóstico de la AT (Tabla 1). Fue así como removieron el criterio obligatorio de la edad menor de 40 años y agregaron nuevos criterios menores, como lesión coronaria en pacientes menores de 30 años sin factores de riesgo conocidos. En total fueron tres criterios mayores y diez menores. El diagnóstico de AT, según Sharma, se confirmaría con dos criterios mayores o uno mayor, y dos menores o cuatro menores. Estos nuevos criterios tienen sensibilidad del 92.5% y especificidad del 95%; esta coincide con la que se plantea en los criterios del Colegio Americano de Reumatología.
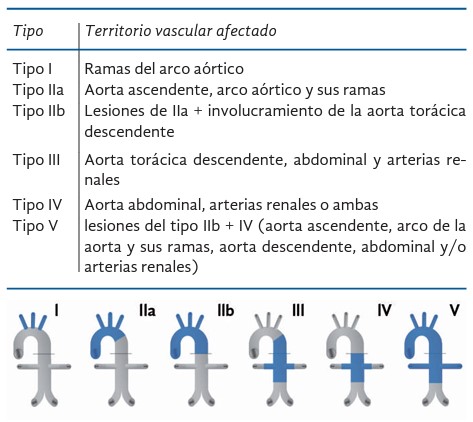
En cuanto a los hallazgos angiográficos, antiguamente se utilizaba la clasificación de Nasu, en la cual no era relevante el compromiso de la aorta torácica y abdominal. En 1996, Numano et al. (Tabla 2) encontraron que el compromiso de la aorta descendente y abdominal era más común en Suramérica y Asia, respecto a Japón, y crearon una nueva clasificación que es la que se usa en la actualidad; presenta cinco tipos:
Las anormalidades vasculares en la AT su pueden ser estudiadas a través de resonancia magnética, angiotomografía y ultrasonido; sin embargo, el “estándar de oro” es la angiografía convencional. Cada método tiene ventajas y desventajas y se debe utilizar según la disponibilidad de estos y el tipo de paciente.
La angiografía convencional es una técnica invasiva que provee una sensibilidad menor para evaluar el ensanchamiento e inflamación de la pared arterial, pero continúa siendo el estándar de oro dado que precisa y delimita las diferentes estenosis y oclusiones. Cuando se presentan aneurismas, la técnica de estudio preferida es la tomografía axial. Por su parte, la tomografía por emisión de positrones promete ser una herramienta tan útil como la angiografía en detectar la extensión y la severidad de las estenosis, pero aún se requieren estudios para establecerla como una de las pruebas primordiales. Aunque la resonancia magnética no provee el mismo valor que la angiografía en cuanto al detalle de las estenosis, se utiliza en muchos casos por tratarse de una técnica no invasiva que no involucra radiación ionizante; por ende, es la técnica de preferencia para el seguimiento de pacientes.
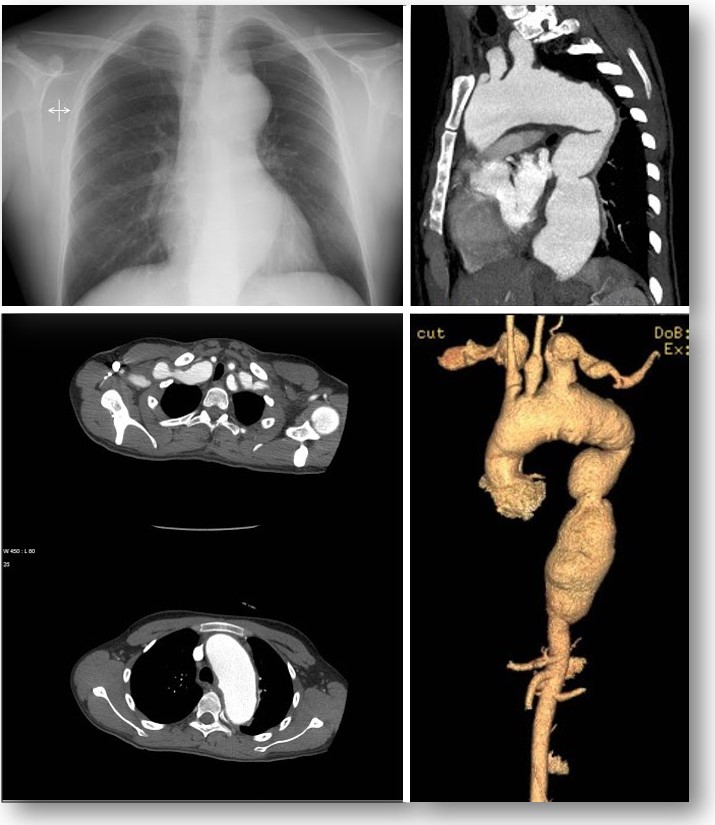
Hallazgos por imagen.- La imagen vascular es esencial para el diagnóstico y seguimiento de los pacientes con AT. Históricamente, A B los procedimientos les han sido invasivos, pero aunque la angiografía convencional fue considerada el procedimiento de elección para el diagnóstico, los métodos no invasivos son hoy la norma. En la práctica clínica actual, la angiorresonancia magnética (angio-RM), la angiotomografía computada (angio-TC) y la tomografía por emisión de positrones con 18F-fluorodesoxiglucosa (PET-TC 18 F-FDG) son usadas para el seguimiento de los pacientes. El ultrasonido revela el engrosamiento circunferencial homogéneo de los vasos afectados (indistinguible de las placas ateroescleróticas), oclusiones y dilataciones vasculares, así como elevación de la velocidad del flujo distal a la zona de estenosis en pacientes con AT. También puede ser utilizado para evaluar y seguir la enfermedad en la aorta y sus principales ramas. Sin embargo, depende de varios factores, principalmente el operador y una adecuada ventana acústica, así como de las características morfológicas del paciente; tiene un bajo valor predictivo negativo (imagen 1).
Angiografía convencional.- La angiografía con sustracción digital ha sido el procedimiento de elección para la evaluación de la AT. Este procedimiento muestra segmentos delgados, estenosis desde leves a severas hasta francas oclusiones; vasos colaterales o fenómeno de robo subclavio. Este procedimiento solo muestra cómo se ve la luz intraluminal y no puede diferenciar entre lesiones activas e inactivas. Esto puede dar resultados normales en casos de engrosamiento de las paredes sin cambios en la luz, lo cual se puede ver en etapas tempranas. Además, es un método invasivo con riesgo de complicaciones como hematomas, fístulas arteriovenosas, seudoaneurismas y trombosis. La prevalencia general reportada de complicaciones vasculares es de 0.02-9%. La frecuencia de muerte relacionada con este método es baja (<0.05%). Otros factores negativos de este método es la exposición a la radiación ionizante y el uso de material de contraste que puede producir nefrotoxicidad.
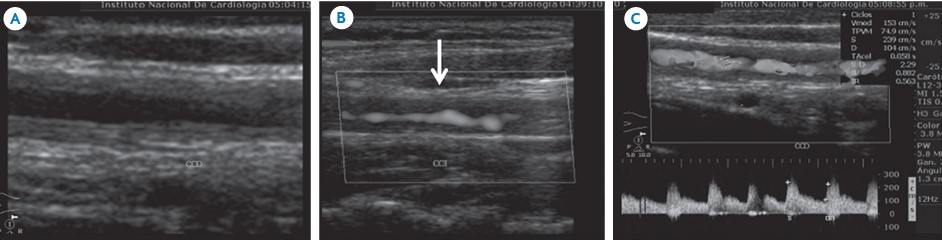
Imágenes con fines Didácticos.- Imagen 1. Mujer de 25 años con arteritis de Takayasu. A) Ultrasonido en escala de grises de la carótida derecha: marcada ecogénicidad y engrosamiento mural concéntrico B) Doppler power de la carótida común izquierda: flujo mínimo debido a severa estenosis de la luz. C) Carótida común derecha con velocidad sistólica de 239 cm/s debido a engrosamiento concéntrico de la arteria (Tomado de Guillermo B. Ramírez-Cruz y Sergio Andrés Criales-Vera. Enfermedad de Takayasu: espectro de hallazgos por imagen. Anales de Radiología México 2013;4:255-261).
Tomografía computada.- El espectro de los hallazgos por angiotomografía computada (angio-TC) incluye estenosis, oclusiones, aneurismas y engrosamiento concéntrico de la pared arterial que afectan a la aorta y sus ramas, arterias pulmonares y ocasionalmente, las coronarias. La tomografía es útil para el diagnóstico temprano debido a que permite la evaluación del engrosamiento de la pared en lugar de solo la luz del vaso, lo cual es especialmente importante debido a que un diagnóstico y tratamiento oportunos están asociados con un mejor pronóstico. En los estadios tardíos de la enfermedad puede ocurrir calcificación vascular extensa. Entre las limitaciones de la tomografía se incluyen la necesidad de utilizar material de contraste y la radiación ionizante, esta última quizá limite su utilidad para el seguimiento de los pacientes bajo tratamiento (imagen 2). A B C
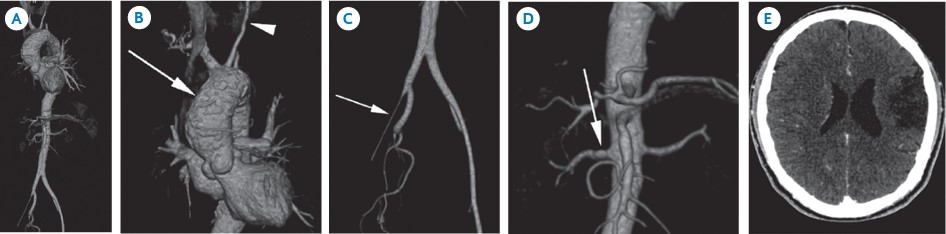
Imágenes con fines didácticos: imagen 2. Mujer de 33 años con arteritis de Takayasu. A) Reconstrucción tridimensional de la tomografía: se observan múltiples calcificaciones en el arco de la aorta y estrechamiento en la ilíaca externa derecha. B) Reconstrucción volumétrica de tomografía: calcificaciones múltiples en el arco de la aorta (flecha) así como estenosis de la carótida común izquierda (cabeza de flecha). C) Reconstrucción volumétrica de tomografía: estenosis de la ilíaca externa derecha (flecha). D) Reconstrucción volumétrica de tomografía: calcificación a nivel de la arteria renal derecha (flecha). E) Tomografía de cráneo, corte axial: zona de encefalomalacia como complicación de la arteritis de Takayasu (Tomado de Guillermo B. Ramírez-Cruz y Sergio Andrés Criales-Vera. Enfermedad de Takayasu: espectro de hallazgos por imagen. Anales de Radiología México 2013;4:255-261).
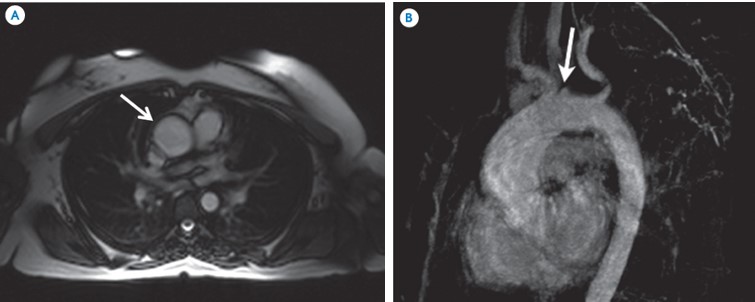
Resonancia magnética.- Los hallazgos en la fase aguda de la AT son engrosamiento de la pared de la aorta y de las arterias pulmonares. Se pueden usar imágenes T2 sin contraste para observar el edema en la pared de la aorta, lo que sugiere inflamación, en muchos pacientes con enfermedad activa. El engrosamiento de la pared es mejor identificado en imágenes con gadolinio, ya que presentan realce. Los hallazgos significativos en las fases tardías incluyen estrechamiento difuso de la aorta torácica descendente y de la abdominal, así como dilatación de la aorta ascendente. Las lesiones estenóticas suelen afectar las partes cercanas al origen de las arterias de la aorta y la arteria pulmonar, y también se observan en etapas avanzadas. La oclusión es el segundo hallazgo más común: es característica la oclusión con transición abrupta a vasos colaterales y terminación en forma de flama. La resonancia tiene dos ventajas significativas sobre la angio-TC y sobre la angiografía convencional: a) el medio de contraste paramagnético rara vez causa reacción anafiláctica y tiene menos incidencia de nefrotoxicidad y b) no se utiliza radiación ionizante. Las desventajas de la resonancia son la dificultad para visualizar vasos delgados y su poca utilidad para calcificaciones vasculares. Es cara y por lo mismo está menos disponible en regiones donde la AT es más prevalente (imagen 3).
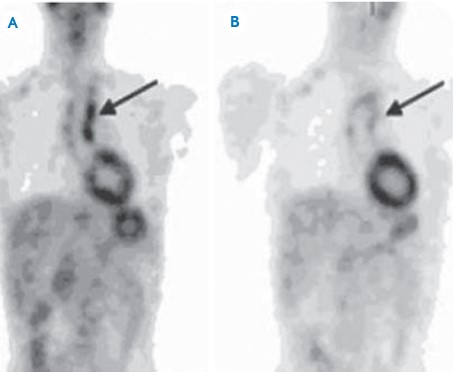
Combinación de tomografía computada y tomografía por emisión de positrones.- Este método provee información acerca del grado de inflamación vascular haciéndolo un estudio útil para el diagnóstico y quizá puede ser utilizado como guía para el tratamiento inmunodepresor. La captación de 18F-FDG por los grandes vasos se puede clasificar en 4 grados:
- Grado 0: no hay captación.
- Grado 1: menor que la captación del hígado.
- Grado 2: similar a la captación del hígado.
- Grado 3: mayor que la captación del hígado.
Los grados 2 y 3 son específicos para vasculitis. La combinación de tomografía computada y tomografía por emisión de positrones (PET-CT) también puede mostrar la extensión de los vasos involucrados aunque algunas arterias, como la temporal y la renal, en ocasiones no pueden verse. La PET-CT tiene la ventaja de ser un método con buena sensibilidad y especificidad para el diagnóstico de la AT; sin embargo, no tiene mucha utilidad en el seguimiento de los pacientes (a diferencia de otros métodos como el ultrasonido) debido a la poca disponibilidad y al costo elevado (imagen 4).
Diagnóstico diferencial.- Ciertas enfermedades congénitas, como el síndrome de Marfan y el síndrome de Ehlers-Danlos, pueden afectar la matriz extracelular de la aorta y producir insuficiencia aórtica, pero estas condiciones no causan estenosis en los grandes vasos.
En las mujeres jóvenes, la AT se distingue de la aterosclerosis porque es común que la primera afecte más las extremidades que los grandes vasos y, en cambio, en la aterosclerosis no se afecta la aorta abdominal a tan temprana edad. Otras enfermedades autoinmunes que pueden presentarse, como vasculitis, afectan grandes vasos, pero deben distinguirse por sus asociaciones con otras afecciones (síndrome de Cogan, enfermedad de Behçet, espondiloartropatías, sarcoidosis). Conviene recordar que no hay una prueba específica para la arteritis de Takayasu y el diagnóstico dependerá de la clínica, en conjunto con los hallazgos de anormalidades en imágenes vasculares.
Tratamiento. Terapia médica.- Los corticoides siguen siendo el tratamiento activo más importante. La prednisolona (Meticorten®) de 0.5mg a 1mg/kg por día, está indicada para la fase activa de la enfermedad. Esta última se refiere al inicio o empeoramiento de la fiebre (sin otra causa), al aumento de la velocidad de sedimentación de los glóbulos, a los signos o síntomas de inflamación o falta de riego sanguíneo (como claudicación o ausencia de pulso) y a lesiones angiográficas típicas. Solo un 15% de los pacientes no presentan enfermedad activa. La dosis inicial de prednisolona se debe mantener por 4 a 12 semanas antes de iniciar un descenso paulatino. Con este manejo, dos tercios de los pacientes presentan remisión de la fase activa, pero más de la mitad de estos tienen recaídas, ante las cuales se recomienda aumentar la dosis inicial de prednisolona o agregar un agente inmunosupresor; entre estos, los más utilizados han sido metotrexato (Mexate®), azatioprina, ciclofosfamida, micofenolato y tacrólimus. Estos agentes citotóxicos usualmente se continúan por un año después de la remisión de los síntomas. No hay un estudio que avale la elección de una de estas moléculas por sobre otra. El medicamento más utilizado hasta el momento es el metotrexato, por su seguridad y fácil manejo, a una dosis inicial de 0.3mg/kg/semana sin sobrepasar 15mg/semana en la semana inicial, hasta su dosis máxima de 25mg/semana, logrando remisión hasta de 81% y disminución de la dosis de corticoide.
Aunque no hay una definición global sobre la refractariedad al manejo, en algunos trabajos adoptan la propuesta del grupo de estudio de AT de Turquía, la cual la define como la progresión clínica o angiográfica a pesar del tratamiento más la presencia de las siguientes características:
- -Prednisolona mayor a 7.5mg/día y uso de agentes inmunosupresores por más de seis meses.
- -Nuevas intervenciones quirúrgicas debido a persistencia de la enfermedad.
- -Más de tres exacerbaciones por año.
- –Muerte asociada a enfermedad activa.
En los últimos años han aumentado los estudios de agentes biológicos como manejo para la AT refractaria. Los principales agentes biológicos estudiados han sido los inhibidores del antifactor de necrosis tumoral alfa como el etanercept (Exadia®), y el infliximab (Remsima®), así como los anticuerpos monoclonales tocilizumab (Actemra®), los cuales han mostrado una remisión de hasta el 60% de los casos de arteritis de Takayasu refractaria con un uso promedio de 7 años, y han permitido disminuir la dosis de corticoide.
Manejo quirúrgico.- El manejo de pacientes con AT usualmente incluye esteroides durante la fase activa y el tratamiento de la hipertensión durante la fase fibrótica. No obstante, las complicaciones en la fase crónica usualmente se deben a estenosis y a aneurismas de la aorta y los vasos principales. Se han llevado a cabo estudios no controlados en los que se compara la revascularización endovascular vs. la cirugía convencional, y se ha encontrado que la elección de la terapia de revascularización depende de las características de la lesión; es así como se prefiere la técnica percutánea para lesiones cortas y arterias de difícil abordaje o pacientes de alto riesgo. Sin embargo, el porcentaje de reestenosis reportado tanto con stent como con balón, es de aproximadamente 71.4% a 1.3 años vs. 31% a 3 años del baipás. Por consiguiente, se prefiere la terapia quirúrgica convencional para estenosis u oclusiones en segmentos largos, sin embargo, los resultados a largo plazo para el baipás no son igual de óptimos como los realizados a pacientes con enfermedad ateroesclerótica. Son varias las razones que generan la alta reestenosis; generalmente, son lesiones largas, los vasos son más fibróticos y hay un estado de inflamación persistente en el vaso a pesar de la mejoría clínica y de laboratorio. Un reporte de un pequeño centro sugiere que el uso de stent cubierto puede mejorar la reestenosis debido al aislamiento del flujo sanguíneo a las paredes del vaso.
El 20% de los pacientes que presentan dilatación de la aorta ascendente requiere reemplazo valvular aórtico, dado que la insuficiencia aórtica generada por la dilatación puede llevar a disfunción del ventrículo izquierdo. La estenosis de la arteria mesentérica y el tronco celíaco usualmente es asintomática y poco frecuente, y en casos particulares requiere manejo quirúrgico.
En cuanto a la estenosis de la arteria renal que causa hipertensión renovascular, los estudios han mostrado que la angioplastia con balón a largo plazo tiene beneficios similares en comparación con la cirugía y la angioplastia con stent. En consecuencia, se sugiere reservar la angioplastia con stent para los casos en los que falle la angioplastia con balón, en tanto que la cirugía se reserva solo para pacientes en quienes no esté indicada la angioplastia o haya fallado la angioplastia con stent.
Conclusión.- La AT es una enfermedad de etiología incierta dada la diversidad de factores que pueden afectarla. Sus manifestaciones radican en la afección vascular que produce; la aorta y los vasos principales son los más afectados. Esta vasculitis parece más prevalente en el suroeste asiático y, a pesar de llevar varios años de su descripción en Europa y América, solo se encuentran series de casos, lo que podría indicar un posible subdiagnóstico. Es importante conocer esta vasculitis, ya que su tratamiento oportuno puede evitar el avance de la enfermedad y la aparición de complicaciones vasculares. El manejo de un paciente con AT seguirá siendo un desafío para los clínicos, ya que no se cuenta con un estándar único y las decisiones de manejo generalmente se basan en la recomendación de expertos. En concordancia con lo anterior, cada caso deberá individualizarse con el fin de ofrecer la terapéutica más adecuada y disminuir la aparición de complicaciones.
Bibliografía
- G.S. Kerr, C.W. Hallahan, J. Giordano. Takayasu arteritis. Ann Intern Med., 120 (1994), pp. 919
- Numano, M. Okawara, H. Inomata, Y. Kobayashi. Takayasu’s arteritis. Lancet., 356 (2000), pp. 1023-1025 http://dx.doi.org/10.1016/S0140-6736(00)02701-X | Medline
- W.C. Caccamise, J.F. Whitman. Pulseless disease: A preliminary case report. Am Heart J., 44 (1952), pp. 629-633
- Numano, T. Kakuta. Takayasu arteritis five doctors in the history of Takayasu arteritis. Int J Cardiol., 54 (1996), pp. 1-10 http://dx.doi.org/10.1016/0167-5273(95)02544-8| Medline
- Takayasu. A case of a peculiar change in the central retinal vessels. Acta Soc Ophthalmol Jpn., 12 (1908), pp. 554
- Shimizu, K. Sano. Pulseless disease. J Neuropathol Clin., 1 (1951), pp. 37-47 Arun. Analysis of evidence to determine the link between Takayasu’s arteritis and Tuberculosis. Indian Journal of Rheumatology, (2015), pp. 2-9
- Arnaud. Pathogenesis of Takayasu’s arteritis: A 2011 update. Autoimmunity Reviews., 11 (2011), pp. 61-67 http://dx.doi.org/10.1016/j.autrev.2011.08.001| Medline
- Arnaud. Takayasu’s arteritis: An update on physiopathology. Eu J Int Med., (2006), pp. 241-246
- B.K. Sharma, S. Sagar, K.S. Chugh, V. Sakhuja, A. Rajachandran, N. Malik. Spectrum of renovascular hypertension in the young in North India: A hospital based study on occurrence arid clinical features. Angiology., 36 (1985), pp. 370-378 http://dx.doi.org/10.1177/000331978503600606 | Medline
- M.H. Maxwell, K.H. Bleifer, S.S. Frauklin, P.D. Varady. Cooperative study of renovascular hypertension: Demographic analysis. J Am Med Assoc., 220 (1972), pp. 1195-1204
- Alibaz-Oner, H. Direskeneli. Update on Takayasu’s arteritis. Presse Med., 44 (2015), pp. e259-e265 http://dx.doi.org/10.1016/j.lpm.2015.01.015| Medline S. Sharma. A possible role of sex in determining distribution of lesions in Takayasu arteritis. Int J Cardiol., 66 (1998), pp. S81-S84 http://dx.doi.org/10.1016/s0167-5273(98)00154-5| Medline
- C.A. Cañas, C.A. Jiménez, L.A. Ramírez, O. Uribe. Takayasu arteritis in Colombia. Int J Cardiol., 66 (1998), pp. S73-S79 http://dx.doi.org/10.1016/s0167-5273(98)00153-3 | Medline
- C.A. Dufrechou, S.A. Cedrés. Arteritis de Takayasu. Rev Med Urug., 22 (2006), pp. 236-240
- Dabague, A. Reyes Pedro. Takayasu arteritis in Mexico: a 38-year clinical perspective through literature review. Int J Cardiol., 54 (1996), pp. 103-109 http://dx.doi.org/10.1016/0167-5273(96)02586-7 | Medline
- A.C. Buzaid, J.R. Milani, Y. Calich, V.G. Pereira. Arterite de Takayasu: estudo de 16 casos, aspectos clinicos, laboratoriais, e revis, oda literatura. Rev Assoc Md Bras., 3 (1985), pp. 85-90
- López, P. Gonzalez, N. Esther. Takayasu’s arteritis in Puerto Rico: a clinical study. Bol Asoc Md PR., 79 (1987), pp. 230-235
- Ishikawa. Diagnostic approach and proposed criteria for the clinical diagnosis of Takayasu’s arteriopathy. J Am Coli Cardiol., (1988), pp. 964-972
- Sharma. Diagnostic criteria for Takayasu arteritis. Int J Cardiol., 54 (1996), pp. S127-S133
- Maksimowicz-McKinnon. Takayasu arteritis: What is the long-term prognosis?. Rheum Dis Clin N Am., (2007), pp. 777-786
- W.P. Arend, B.A. Michel, D.A. Bloch. The American College of Rheumatology 1990 criteria for the classification of Takayasu arteritis. Arthritis Rheum., 33 (1990), pp. 1129 http://dx.doi.org/10.1002/art.1780330811 | Medline
- B.K. Sharma, N.S. Iliskovic, P.K. Singal. Takayasu arteritis may be underdiagnosed in North America. Can J Cardiol., 11 (1995), pp. 311-316 Medline
- Hata, M. Noda, R. Moriwaki, F. Numano. Angiographic findings of Takayasu arteritis: new classification. Int J Cardiol., 54 (1996), pp. 155-163
- G.S. Hoffman. Treatment of glucocorticoid-resistant or relapsing Takayasu arteritis with methotrexate. Arthritis Rheum., 37 (1994), pp. 578e-e582
- Saruhan-Direskeneli. Identification of multiple genetic susceptibility loci in Takayasu arteritis. Am J Hum Genet., 93 (2013), pp. 298e-305e
- G.S. Hoffman, P.A. Merkel. Anti-tumour necrosis factor therapy in patients with difficult to treat Takayasu arteritis. Arthritis Rheum., 50 (2004), pp. 2296e-e2304
- Sharma, H. Gupta, A. Saxena, S.S. Kothari, K. Taneja, S. Guleria. Results of renal angioplasty in non specific aortoarteritis (Takayasu disease). J Vasc Intev Radiol., 9 (1998), pp. 429-435
- Keser, H. Direskeneli, K. Aksu. Management of Takayasu arteritis: a systematic review. Rheumatology., 53 (2014), pp. 793-801 http://dx.doi.org/10.1093/rheumatology/ket320| Medline
- M.A. Qureshi, Z. Martin, R.K. Greenberg. Endovascular management of patients with Takayasu arteritis: stents versus stent grafts. Semin Vasc Surg., 24 (2011), pp. 44-52 http://dx.doi.org/10.1053/j.semvascsurg.2011.04.002 | Medline
- Zhang Y, Fan P, Zhang H. Surgical treatment in patients with aortic regurgitation due to Takayasu arteritis. Ann Thorac Surg. 2019 Nov 19. (Articles in Press).
- Kinio, A.T. Kafa. The results of treatment in renal artery stenosis due to Takayasu disease: comparison between surgery, angioplasty, and stenting. A monocentrique retrospective study. Giornale di Cirugía, 36 (2015), pp. 161-167
- Ambrish, D. Debashish, H. Salman, K.N. Abul. Efficacy and safety of tocilizumab in treatment of Takayasu arteritis: A systematic review of randomized controlled trials. Modern Rheumatology, 31 (2020), pp. 1-20 http://dx.doi.org/10.1080/14397595.2020.1812201 | Medline
- Gulati A, Bagga A. Large vessel vasculitis. Pediatr Nephrol 2010;25:1037–1048.
- Keenan N, Mason J, Maceira A, Assomull R, O’Hanlon R, Chan C, et al. Integrated Cardiac and Vascular Assessment in Takayasu Arteritis by Cardiovascular Magnetic Resonance. Arthritis & Rheumatism 2009;60(11):3501–3509.
- Gotway M, Araoz P, Macedo T, Stanson A, Higgins C, Ringet E, et al. Imaging Findings in Takayasu’s Arteritis. AJR 2005;184:1945–1950.
- Nastri M, Baptista L, Baroni R, Blasbalg R, Ávila L, Leite C, et al. Gadolinium-enhanced Three-dimensional MR Angiography of Takayasu Arteritis. RadioGraphics 2004;24:773786.
- Pipitone N, Versari A, Salvarani C. Role of imaging studies in the diagnosis and follow-up of large-vessel vasculitis: an update. Rheumatology 2008;47:403–408.